(выходные: сб, вс)
В последние годы наметилось кардинальное изменение в системе медицинского обслуживания населения России. Начала проводиться реформа всей структуры здравоохранения, в которой особое внимание сосредоточено на оказании помощи больным в амбулаторных условиях. Одним из следствий её, является создание института семейных врачей и резкое возрастание роли участковых терапевтов. Таким образом, активизируется лечебно-профилактическое направление в медицине. Это, в свою очередь, должно привести в последующем к снижению процента госпитализации для оказания специализированной помощи (наиболее затратный вид помощи), снижению инвалидизации населения и улучшению демографических показателей. Однако чтобы добиться поставленных целей, необходимо резко улучшить обеспечение амбулаторного звена диагностической аппаратурой. Диагностика – ключ к адекватной терапии!
Сложившаяся за последние годы в Российской Федерации эпидемиологическая ситуация, связанная с ростом сердечно-сосудистых заболеваний, представляет собой прямую угрозу здоровью населения, а наносимые ею потери приводят к значительному экономическому ущербу. Одним из главных факторов риска развития и прогрессирования сердечно-сосудистых заболеваний, с которым мы должны и можем активно бороться, является дислипидемия. Международные эпидемиологические и клинические исследования доказали, что снижение повышенного уровня холестерина значительно уменьшает риск развития сердечно-сосудистых заболеваний, их осложнений и смертности. Были определены целевые уровни холестерина, к которым необходимо стремиться, чтобы минимизировать риск развития ИБС и ее осложнений (из Письма-обращения Президента ВНОК о проведении эффективной гиполипидемической терапии).
Гиперлипидемия это врожденное или приобретенное (вторичное) нарушение в липидтранспортной системе организма, выражающееся в качественном и/или количественном изменении липопротеидов плазмы крови. Эти нарушения, в зависимости от фенотипа дислипидемии, клинически проявляются ксантоматозом, ксантелазмами, атеросклерозом различных локализаций, жировым гепатозом, гепатоспленомегалией либо острым или хроническим панкреатитом. Существует медицинская специальность, врачи которой занимаются диагностикой и лечением различных нарушений липидного обмена клиническая липидология. Специализированная помощь больным с тяжелыми нарушениями липидного обмена может быть оказана в липидных клиниках, где специалисты владеют современной диагностикой метаболических нарушений (лабораторные методы, определение различных апобелков, их изоформ, медикогенетическое консультирование, ДНК методы). Современные методы лечения дислипидемий включают препараты последних поколений (статины, фибраты, ингибиторы абсорбции холестерина), комбинированную гиполипидемическую терапию и процедуры экстракорпорального очищения крови (плазмаферез, плазмасорбция, ЛПНП аферез и т.д.).
Первые дискуссии о необходимости медикаментозного снижения повышенного холестерина появились в середине прошлого века в Великобритании . В то время большое внимание придавалось диете как в первичной, так и вторичной профилактике атеросклероза. Клиническая польза при снижения холестерина ЛПНП по принципу "чем ниже, тем лучше" была неоднократно подтверждена в серии ангиографических или "регрессионных" исследований на протяжении середины 80-х конца 90-х годов.
Ретроспективный анализ результатов этих исследований показал, что несмотря на незначительный анатомический эффект (увеличение среднего диаметра стеноза в коронарных артериях на сотые доли миллиметра), снижение количества серьезных сердечнососудистых осложнений достигало 25-30% . Наряду с этим было установлено, что процент снижения уровня холестерина ЛПНП является лучшим предиктором остановки/регрессии атеросклероза в коронарном русле, чем абсолютные уровни "плохого" холестерина. Был установлен гипотетический диапазон, при котором снижение ХС ЛПНП имело анатомический и клинический эффект D% ЛПНП 25-45%. Чем больше процент снижения ХС ЛПНП тем больше шансов на анатомическую регрессию в коронарном русле . Клинические данные по безопасности и снижению сердечнососудистой смертности, полученные в "регрессионных" исследованиях, а также данные по долговременной хорошей переносимости и безопасности лечения статинами послужили научным обоснованием для проведения многоцентровых клинических исследований с "твердыми" конечными точками (сердечнососудистая и общая смертность).
Другой не менее важной проблемой для терапевтической службы является, так называемый, метаболический синдром. Он в последние годы привлекает пристальное внимание эндокринологов, кардиологов, врачей общей практики. Это обусловлено в первую очередь широким распространением данного симптомокомплекса в популяции – до 20%. Выделение метаболического синдрома имеет большое клиническое значение, поскольку, с одной стороны, это состояние является обратимым, т.е. при соответствующем лечении можно добиться исчезновения, или, по крайней мере, уменьшения выраженности основных его проявлений, с другой – оно предшествует возникновению таких болезней, как сахарный диабет (СД) типа 2 и атеросклероз, являющихся в настоящее время основными причинами повышенной смертности.
Основанием для выделения метаболического синдрома послужили исследования, показавшие наличие патогенетической связи и частого сочетания центрального ожирения, эссенциальной гипертонии, инсулинорезистентности, нарушения липидного обмена. В 1988 г. G.Reaven высказал предположение об участии инсулинорезистентности и гиперинсулинемии в патогенезе артериальной гипертонии (АГ), СД типа 2 и ишемической болезни сердца (ИБС) и предложил термин – "синдром Х", или метаболический синдром, который включал гиперинсулинемию, нарушение толерантности к глюкозе, инсулинорезистентность, повышение холестерина (ХС) липопротеидов низкой плотности, низкий уровень ХС липопротеидов высокой плотности, АГ. В 1989 г. N.M.Kaplan ввел термин "смертельный квартет", или синдром инсулинорезистентности, и объединил в его составе андроидное ожирение, нарушение толерантности к глюкозе, гиперинсулинемию, АГ. В последние годы ряд исследователей дополнили понятие метаболического синдрома новыми характеристиками, такими как гиперурикемия, гипертрофия левого желудочка, гиперфибриногенемия и т.д. И все-таки большинство исследователей в настоящее время предпочитают представленное G.Reaven определение метаболического синдрома, основной причиной которого, определяющей развитие полиметаболических нарушений, АГ и сердечно-сосудистых осложнений, является инсулинорезистентность (И.Е. Чазова, В.Б. Мычка, Институт клинической кардиологии им. А.Л.Мясникова, РКНПК Минздрава РФ, Москва.Consilium medicum, Том 04, N11, 2002).
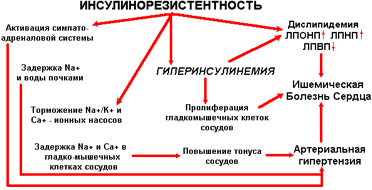
В развитии ИР (инсулинорезистентности) имеют значение как фактор генетической предрасположенности (нарушение рецепторных и пострецепторных механизмов передачи сигнала инсулина), так и определенные особенности образа жизни: избыточное питание, снижение физической активности.
В результате снижения чувствительности клеток-мишеней к действию инсулина нарушается усвоение глюкозы инсулинозависимыми тканями (печенью, мышцами и жировой тканью) и создаются предпосылки к развитию гипергликемии. Однако благодаря компенсаторному увеличению секреции инсулина b-клетками поджелудочной железы концентрация глюкозы в сыворотке крови в течение длительного времени может оставаться нормальной. Таким образом, гиперинсулинемия (ГИ) является наиболее ранним и постоянным маркером ИР.
Обладая мощным липотропным действием, ГИ способствует увеличению массы тела вследствие накопления жировой ткани преимущественно в области верхней половины туловища и в брюшной полости (в сальнике и брыжейке). Абдоминальное ожирение является одним из ключевых моментов развития метаболического синдрома. Свободные жирные кислоты (СЖК), в большом количестве высвобождающиеся из жировой ткани брюшной полости, поступают по воротной вене в печень, а затем – в системный кровоток. В печени СЖК активируют процессы глюконеогенеза, что приводит к увеличению продукции глюкозы печенью и развитию гипергликемии натощак. СЖК, поступающие в системный кровоток, нарушают функцию инсулиновых рецепторов и усугубляют ИР (эффект липотоксичности). В этих условиях секретируемое b-клетками количество инсулина может оказаться недостаточным для преодоления барьера ИР и развивается относительный дефицит инсулина.
Неспособность b-клеток обеспечивать необходимый уровень гиперсекреции инсулина приводит к развитию нарушений углеводного обмена: от умеренного повышения концентрации глюкозы в плазме крови сначала натощак, затем – после пищевой нагрузки, и, наконец – к сахарному диабету 2 типа. В свою очередь, гипергликемия вызывает ухудшение функции b-клеток поджелудочной железы (эффект глюкозотоксичности), замыкая порочный круг.
Избыточное поступление в печень СЖК, являющихся субстратами для синтеза триглицеридов, приводит к увеличению продукции липопротеидов очень низкой плотности (ЛПОНП). В то же время элиминация ЛПОНП и липопротеидов низкой плотности (ЛПНП) при ИР снижена вследствие уменьшения активности липопротеидлипазы. Уровень липопротеидов высокой плотности (ЛПВП), напротив, снижается, так как для их образования необходимы апопротеины и фосфолипиды, высвобождающихся из ЛПОНП и ЛПНП в процессе их липолиза. Кроме того, при ИР происходят изменения в составе ЛПНП, в которых повышается содержание белка и уменьшается количество эфиров холестерина. В результате формируются более мелкие и плотные ЛПНП, характеризующихся высокой степенью атерогенности. Таким образом, основными характеристиками дислипидемии при метаболическом синдроме являются: гипертриглицеридемия, повышение уровня ЛПОНП и ЛПНП, изменение структуры ЛПНП и снижение уровня ЛПВП. Установлено, что ИР и компенсаторная ГИ затрагивают ряд механизмов регуляции АД. ГИ оказывает прогипертензивное действие через увеличение реабсорбции натрия и воды почками, стимуляцию центров симпатической нервной системы и активацию Na+/H+-обмена в гладко-мышечных клетках сосудов, что способствует накоплению в них ионов Na+ и Ca2+ и повышению чувствительности к прессорным влияниям катехоламинов и ангиотензина II. Через локальную ренин-ангиотензиновую систему сосудов инсулин стимулирует рост и пролиферацию гладкомышечных клеток и способствует развитию процессов ремоделирования (гипертрофия мышечной оболочки сосудов, уменьшение внутреннего диаметра), что является фактором стабилизации повышенного уровня АД.
| Россия | 3-4% |
| США | 4-5% |
| Страны Западной Европы | 4-5% |
| Страны Латинской Америки | 14-15% |
Десятки миллионов людей страдают невыявленными формами заболеваний, или же у них возможна предрасположенность к болезни, т.к. имеются родственники, страдающие сахарным диабетом. Среди больных сахарным диабетом 10-20% составляют больные с первым (инсулинозависимым) типом диабета. Мужчины и женщины болеют этим заболеванием примерно одинаково.
Исходя из всего вышеизложенного, лабораторная диагностика и контроль терапии данных нозологий должны обязательно включать в себя постоянный мониторинг уровней: холестерина, ЛПНП, ЛПВП, триглицеридов, кетонемии и гликемии. В случае уже развившихся микроангиопатий, являющихся неизбежными спутниками данных заболеваний так же необходим контроль за уровнем азотемии. В связи с этим системы контроля этих показателей должны отвечать следующим принципам:Приборы, по мере возможности, должны быть полифункциональны и достаточно экономичны.Должны быть максимально просты в эксплуатации.Пользователю не требуется обладать какими-то дополнительными техническими навыками.Результаты должны выдаваться в легкочитаемой форме, желательно с распечаткой и возможностью цифровой передачи.Точность результата должна соответствовать нормативам исследований проводимых в стационарных диагностических центрах. Диагностические тесты не должны представлять только академический интерес, а являться обязательным руководством к оптимизации терапии. До последнего времени полностью весь спектр этих исследований (на достоверном количественном уровне) можно было проводить либо в стационарной лаборатории, что резко увеличивало время получения результата и, как следствие снижало эффективность терапии либо используя портативные биохимические анализаторы типа Reflotron (Roche diagnostics) и экспресс-анализатор Cholestech L. D. X. System.
Сравнительная стоимость реагентов на один анализ (USD)
|
|
Экспресс-анализатор REFLOTRON |
Экспресс-анализатор CARDIOCHEK™ P•A |
Экспресс-анализатор CHOLESTECH L.D.X. SYSTEM |
| Общий холестерин | 6.80 (требуется пробоподготовка) | 3.00 | нет |
| ЛПВП | 6.90 (требуется пробоподготовка) | 3.00 | нет |
| Триглицериды | 5.80 (требуется пробоподготовка) | 3.00 | нет |
| Глюкоза | 1.10 | 0.60 | нет |
| Креатинин | 6.00 | 3.00 | нет |
| Кетоны (кровь) | нет | 3.00 | нет |
| ЛПНП | нет | 6.20 | нет |
| Глюкоза Холестерин | нет | 3.30 | нет |
| Холестерин общий, ЛПВП, Триглицериды и ЛПНП-калькуляция. | нет | 5.40 | 17.90 |
| Общий холестерин + ЛПВП + глюкоза, | нет | нет | 15.70 |
| Общий холестерин + ЛПВП, 10 кассет | нет | нет | 13.90 |
| Общий холестерин + глюкоза | нет | нет | 7.30 |
 Сравнительная стоимость приборов
Сравнительная стоимость приборов
|
ПРИБОР |
ЦЕНА |
|
Экспресс-анализатор REFLOTRON |
6.500 $ |
|
Экспресс-анализатор CHOLESTECH L.D.X. SYSTEM |
2.950 $ |
|
Экспресс-анализатор CARDIOCHEK™ P•A |
600 $ |
Одним из таких приборов, поставляемых компанией “ДИАПАРК” и отвечающих данным требованиям, является анализаторы CardioChek™ и CardioChek™ P•A. Это классический образец диагностического оборудования “point-of-care” – диагностики в месте наблюдения больного, позволяющий врачу в режиме реального времени, при необходимости неоднократно, проводить исследования, оперативно принимать решения. Точные, маленькие, легкие и удобные в использовании анализаторы сочетают правильность результатов, получаемых в центральной лаборатории, со скоростью и удобством экспресс-тестов. В соответствии с требованиями FDA и CE аппараты по точности исследований относятся к профессиональным устройствам, превосходя по точности измерений (отклонение не более 4% от эталона) многих, существенно более дорогих конкурентов классического “лабораторного” размера и дизайна. Дешевизна и простота в обращении с ними позволяет использовать их как профессионалам, так и индивидуальным пользователям.
Для профессионального использования.
Встроенная память для хранения результатов.
Легкое в использовании меню.
Легко читаемый дисплей.
Способность одиночного и панельного тестирования.
По 30 результатов на каждый вид исследования в памяти прибора с датой и временем исследования.
Тесты окрашены в определенный цвет для более легкой идентификации.
Автоматическое выключение через 3 минуты после прекращения использования.
Липидный профиль как результат исследования одной капли крови.
Возможность подсоединения принтера.
|
Спецификация CardioChek™ P•A |
|
|
Размер: |
7.6см/14см/2.5см |
|
Вес: |
129гр. |
|
Regulatory: |
CLIA Waived ; Для профессионального использования |
|
Метод Измерения: |
Рефрактерная фотометрия |
|
Батарея: |
2 X 1.5 v Alkaline |
|
Время работы батареи: |
~300 тестов |
|
Температуравлажность |
10-40 °C 20- 80% влажность |
|
Условия хранения: |
Не более 30 °C |
|
Гарантия: |
1 год |
|
Монотесты |
Диапазон измерений |
|
Общий холестерин |
100-400 мг/дл |
|
ЛПВП |
25-85 мг/дл |
|
ЛПНП |
53-244 мг/дл |
|
Триглицериды |
50-500 мг/дл |
|
Глюкоза |
20-600 мг/дл |
|
Креатинин |
0,2-10 мг/дл |
|
Кетоны |
2-70 мг/дл |
|
Мультипанели ( только для CardioChek™ P•A.) |
|
|
Липидная Панель |
Холестерин общий, ЛПВП, Триглицериды и ЛПНП-калькуляция. Для профессионального использования. |
|
Холестерин+Глюкоза |
Холестерин:100-400 мг/дл Глюкоза: 20-600 мг/дл |
Широкий выбор диагностических панелей делает прибор универсальным в амбулаторной практике, в частности при контроле липидемии и ее коррекции с помощью статинов, диагностике и лечении метаболического синдрома.
Прибор может так же использоваться и в качестве анализатора гликемии и кетонемии в профилированных эндокринологических отделениях. По скорости проведения анализа и его стоимости CardioChek™ P•A не уступает известным анализаторам типа “Biosen” и “Эксан”. А по стоимости самого анализатора и простоте эксплуатации он во много раз превосходит все известные модели.
Учитывая все вышеперечисленные свойства анализаторов CardioChek™ и CardioChek™ P•A, они не будут иметь себе равных при использовании в частных клиниках, диагностических и оздоровительных центрах.
Фирма изготовитель Polymer Technology Systems, США постоянно совершенствует и расширяет спектр диагностических панелей, что соответственно будет так же расширять сферу применения уже приобретенных ранее анализаторов CardioChek™ и CardioChek™ P•A без каких либо дополнительных модификаций самих приборов.